راهنمای بالینی (گایدلاین) درمان هدفمند سرطان پروستات با استفاده از رادیوداروها ((177Lu-PSMA-RLT: لوتشیوم درمانی
خلاصه. اکثر آدنوکارسینومهای پروستات، آنتی ژن غشایی اختصاصی پروستات (PSMA) را به میزان قابل توجهی در سطح سلول های خود بیان می کنند. این تومورها به راحتی از طریق تصویر برداری با PSMA PET قابل شناسایی هستند. نتایج مطالعات اولیه بر روی اثر بخشی و ایمنی درمان با رادیو داروهای هدفمند و مشتمل بر بررسی انواع مختلف مولکول های هدف و داروهای رادیواتیو، بسیار امیدوار کننده بوده است. در حال حاضر در مورد اثر بخشی و ایمنی درمان با 177Lu-PSMA-617 در همراهی با روش درمانی استاندارد در بیماران مبتلا به سرطان پیشرونده پروستات که حین یا متعاقب درمان با داروهای آنتی آندروژن جدید و حداقل یک رژیم تاکسان همچنان شواهد پیشرفت بیماری را نشان می دهند، شواهد قطعی وجود دارد. البته نتایج مطالعات اولیه مرکز لوتشیوم درمانی در تهران حاکی از آن است که این روش درمان در سناریوهای بالینی دیگر نیز پتانسیل درمانی بالایی دارد. بنابراین دو رادیوداروی 177Lu-PSMA-617 و 177Lu-PSMA-I&T در حال حاضر (2023) در فاز 3 ترایال های بالینی در حال بررسی و مطالعه هستند. هدف از گایدلاین حاضر کمک به متخصصین در :
- انتخاب صحیح بیمارانی که بالاترین بهره را از این درمان می برند،
- پیش برد صحیح فرایند درمان بر اساس آخرین شواهد بالینی موجود،
- آمادگی برای مدیریت صحیح عوارض جانبی احتمالی، می باشد.
به علاوه نظرات متخصصین در خصوص سناریوهای بالینی خاصی که ممکن است بتوان درمان با 177Lu-PSMA-617 و یا سایر لیگاندهای نوظهور را برای یک بیمار خاص به صورت off-label (به معنی فاقد پوشش بیمه در امریکا) در در نظر گرفت، در این راهنما آمده است. گرد آوری شده توسط مرکز پزشکی هسته ای اکسیر هلف :
راهنمای بالینی (گایدلاین) درمان هدفمند سرطان پروستات با استفاده از رادیوداروها ((177Lu-PSMA-RLT: لوتشیوم درمانی
مقدمه.
راهنمای بالینی (گایدلاین) حاضر بر اساس اجماع انمجن پزشکی هسته ای و تصویربرداری مولکولی (SNMMI) و انجمن پزشکی هسته ای اروپا (EANM) نوشته شده است. SNMMI یک سازمان بین المللی علمی و حرفه ای است که در سال 1954 تاسیس شد و هدف آن ارتقا سطح دانش، تکنولوژی و کاربردهای بالینی پزشکی هسته ای است. انجمن پزشکی هسته ای اروپا (EANM) یک انجمن حرفه ای پزشکی غیر انتفاعی است که افراد پیگیر برترین ها در حوزه بالینی و تحقیقاتی پزشکی هسته ای را در سراسر دنیا بهم ارتباط می دهد. EANM در سال 1985 تاسیس شد. اعضای SNMMI و EANM شامل پزشکان، تکنولوژیست ها دانشمندانی است که در حوزه های بالینی و تحقیقاتی پزشکی هسته ای فعال هستند. این دو انجمن، با هدف پیشرفت علمی در حوزه پزشکی هسته ای و ارتقا خدمات ارائه شده به بیماران در این حوزه در سراسر دنیا، به صورت دوره ای گایدلاین های کلینیکی پزشکی هسته ای تعریف و منتشر می کنند. گایدلاین های بالینی موجود نیز هر 5 سال (و یا در صورت نیاز، حتی زودتر از آن) مورد اصلاح قرار می گیرند و یا و در صورت لزوم از نو تالیف می شوند.
هرگایدلاین که معرف دستورالعمل و سیاست گذاری های SNMMI و EANM است، به صورت جامع مورد بررسی قرار گرفته است و فرایند های گسترده ای را برای رسیدن به نقطه اجماع طی کرده است. هر روش تصویر برداری پزشکی هسته ای برای اینکه به صورت موثر و ایمن انجام شود، نیازمند آموزش، مهارت و تکنیک ویژه ای است که کلیه موارد آن در این گایدلاین ها به خوبی توضیح داده شده اند. هیچ گونه تغییر، اصلاح و بازنویسی در این موارد بدون اینکه مراحل فوق طی شده باشد، مجاز نیست.
این گایدلاین ها در حقیقت نوعی ابزار آموزشی برای کمک به پزشکان به منظور ارائه خدمات مناسب به بیماران می باشند. این گایدلاین ها قوانین و الزامات بالینی انعطاف ناپذیری نیستند و اساسا به منظور یک مراقبت استاندارد که جنبه قانونی داشته باشد، نوشته نشده اند و نباید به این قصد مورد استفاده قرار گیرند. به همین دلیل و دلایل دیگری که در ادامه خواهد آمد، SNMMI و EANM توصیه می کند که استناد به این گایدلاین ها در زمان اقامه دعوی علیه پزشکی که تصمیم بالینی وی در خصوص یک بیمار/سناریوی خاص مورد سوال است، باید با احتیاط صورت گیرد.
تصمیم گیری نهایی در خصوص اینکه آیا انجام یک روش تشخیصی/درمانی خاص در یک بیمار/سناریوی خاص ارجح است، باید توسط پزشک یا فیزیسیت بالینی و با در نظر گرفتن کلیه شرایط انجام شود. بنابراین، اتخاذ رویکردی متفاوت از گایدلاین، به خودی خود، دال بر ارایه خدمتی زیر استاندارد به بیمار نیست. برعکس، یک پزشک موشکاف و امین ممکن است زمانیکه قضاوت بالینی اش، یک روش درمانی خاص را برای شرایط یک بیمار مناسب بداند، یا دسترسی به سایر روش ها با محدودیت رو به رو باشد، و یا حتی به منظور ارتقا دانش و تکنولوژی و انتشار گایدلاین های آتی، به صورت کاملا قابل دفاع و منطقی روش تشخیص یا درمان را متفاوت از گایدلاین با شرایط بالینی بیمار انطباق دهد.
طبابت، هنر و دانش پیشگیری، تشخیص، تسکین و درمان بیماری هاست. به دلیل گوناگونی و پیچیدگی شرایط بیماران، رسیدن به بهترین روش تشخیصی و یا پیش گویی مطمئن از میزان پاسخ دهی بیمار به یک روش درمانی خاص، همیشه امکان پذیر نیست.
بنابراین، باید در نظر داشت که اقتدا به این گایدلاین ها الزاما به معنی گذاشتن یک تشخیص صحیح و یا رسیدن به یک نتیجه موفقیت آمیز نمی باشد. بلکه اطمینان خاطری است بر اینکه پزشک بر اساس دانش موجود، منابع در دسترس، و نیاز بیمار به دریافت یک مراقبت پزشکی ایمن و موثز ، منطقی ترین روش تشخیصی/درمانی را دنبال می کند.
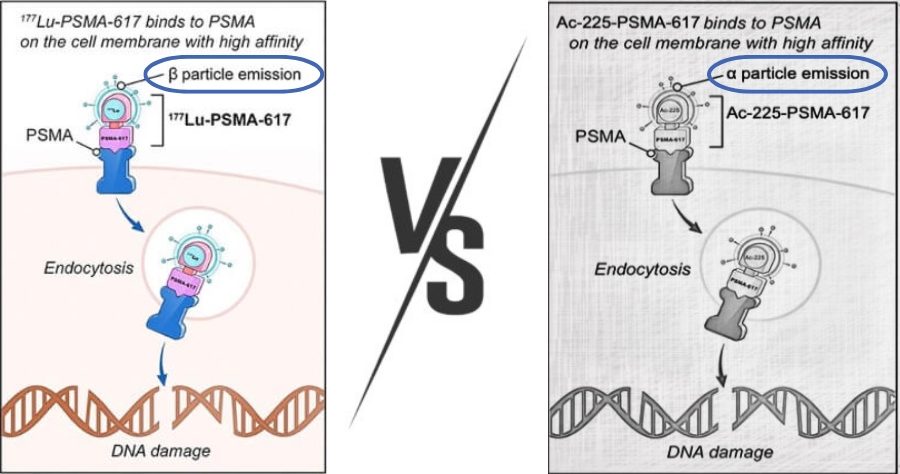
معرفی لوتشیوم درمانی
معرفی لوتشیوم درمانی
آنتی ژن اختصاصی غشاء پروستات (PSMA) به دلیل بروز قابل توجهی که در سطح سلول های بدخیم اکثر آدنوکارسینوماهای پروستات دارد، یک گیرنده هدف مهم در روش های تشخیصی و درمانی مولکولی هدفمند محسوب می شود. اثربخشی و برتری درمان با 177Lu-PSMA-617 در بیمارانی که بعد از دریافت تاکسان و یک داروی آنتی آندروژنی جدید، شواهد پیشرفت بیماری را نشان می دهند، در مقایسه با روش درمانی استاندارد (که معمولا شامل تجویز دومین داروی آنتی آندروژنی جدید است)، از منظر پیامد اولیه (بقای عاری از پیشرفت و بقای کلی) و پیامد ثانویه (کیفیت زندگی) در اولین ترایال فاز 3 اثبات شده است. لذا، تاییدیه سازمان غذا و داروی آمریکا (FDA) در مارچ 2022 و آژانس پزشکی اروپا (EMA) در دسامبر 2022 تنها در جزئیات تفاوت دارند و به احتمال بسیار زیاد، به زودی 177Lu-PSMA-617 هسته اصلی درمان با رادیوداروهای هدفمند را تشکیل خواهد داد.
177Lu-PSMA-I&T نیز در مطالعات، فعالیت های ضد توموری امیدوار کننده ای نشان داده است. تحقیقات آکادمیک و آنالیز های گذشته نگر، نشان داده اند که 177Lu-PSMA-I&T و 177Lu-PSMA-617 از نظر خواص کینتیک دارویی و دوزیمتری مشابه هستند. همچنین، پروتکل های مربوط به ترایال فاز 3 که 177Lu-PSMA-I&T (NCT04647526) و 177Lu-PSMA-617 (NCT04689828) را در بیمارانی که تحت درمان با تاکسان قرار نگرفته اند، مورد مطالعه قرار داده اند، کاملا مشابه بودند. بنابراین، در حال حاضر به نظر می رسد می توان برای درمان هدفمند کانسر پروستات با استفاده از رادیوداروها ((177Lu-PSMA-RLT ، این دو ترکیب را معادل هم در نظر رفت. هرچند، گایدلاین حاضر دریافته است که شواهد بالینی در دسترس برای 177Lu-PSMA-I&T نسبت به 177Lu-PSMA-617 اندکی ضعیف تر است، ولی انتظار می رود که به زودی در قالب یک ترایال فاز 3 جدید، شواهد به روز رسانی شده در دسترس قرار گیرد.
ورژن های متفاوتی از رادیوداروهای مبتنی بر PSMA
علاوه بر 177Lu-PSMA-I&T و 177Lu-PSMA-617، ورژن های متفاوتی از رادیوداروهای مبتنی بر PSMA از نظر لیگاند و ماده رادیواکتیو تحت تحقیقات بالینی قرار دارند، از جمله:
- [177Lu]Lu-J591 ,
- [177Lu]Lu-DOTA-rosopatamab (NCT04876651),
- [177Lu]Lu-rhPSMA-10.1 (NCT05413850),
- [225Ac]Ac-PSMA-617 (NCT04597411),
- [225Ac]Ac-PSMA-I&T (NCT05219500),
- [225Ac]Ac-J591 (NCT03276572),
- [161 Tb]Tb-PSMA-I&T (NCT05521412),
- [131I]I-1095 (NCT03939689),
- [227Th] Th-BAY2315497 (NCT03724747),
- [67Cu]Cu-SAR-bisPSMA (NCT04868604)
هدف گایدلاین حاضر بررسی و رتبه بندی پتانسیل بالینی این رادیوداروها نمی باشد، چرا که بر اساس شواهد بالینی موجود، نتیجه گیری نهایی امکان پذیر نیست. به علاوه به دلیل دارابودن خواص کینتیک و پرتو زایی متفاوت، امکان مقایسه مستقیم این رادیوداروها وجود ندارد و نمی توان آن ها را در این گایدلاین ژنریک 177Lu-PSMA-RLT گنجاند.
ورژن های متفاوتی از رادیوداروهای مبتنی بر PSMA
اهداف.
هدف از گایدلاین حاضر کمک به متخصیصن پزشکی در موارد زیر است:
- شناسایی کاندیداهای مناسب جهت انجام 177Lu-PSMA-RLT
- انجام فرایند درمان
- شناخت پیامدهای درمان، شامل پیگیری های دوره ای، مدیریت صحیح عوارض جانبی احتمالی و ارزیابی پاسخ به درمان
تعاریف.
-
177لوتشیم (177Lutetium; 177Lu)
: 177لوتشیوم یک ماده رادیواکتیو ساتع کننده ذرات بتا با انرژی متوسط است. انرژی الکترون ها (شامل ذرات بتا و الکترون های حاصل از دگرگونی درونی) حداقل keV147 و حداکثر keV 497 و حدودا دارای 0.28 تا 1.8 میلی متر نفوذ بافتی (برد) در بافت نرم هستند. نیمه عمر فیزیکی رادیودارو 6.65 روز است. این ماده رادیواکتیو همزمان امواج گامای keV 208 (با احتمال تابش 10.4%) و keV 113 (با احتمال تابش 6.2%) ساتع می کند. امواج گاما برای ردیابی آلودگی و انجام تصویربرداری مورد استفاده قرار می گیرند.
-
PSMA
: یک آنزیم درون غشایی با یک جز خارج سلولی بزرگ است که در 85 درصد آدنوکارسینوم های پروستات، به میزان زیادی در سطح سلول های بدخیم بیان می شود. (حسب آستانه تعریف شده برای مقدار بیان این آنزیم در سطح سلول های بافتی، فراوانی آدنوکارسینوم های پروستات مثبت از نظر PSMA از 60 تا 100 درصد متفاوت است). به استثنای آن دسته از آدنوکارسینوماهای پروستات با تمایز نورواندوکرین که به صورت ناهمگن PSMA را در سطح خود بروز می دهند، میزان بروز این آنزیم در سطح غشا با درجه (grade) تومور همبستگی دارد، به عبارت دیگر، هرچه تومور تهاجمی تر باشد، میزان بیشتری از این آنزیم غشایی را در سطح سلول های خود بروز می دهد. لیگاند بعد از اتصال به PSMA وارد سلول شده و به صورت نسبی در اندوزوم ها به دام می افتند (trapping).
-
درمان هدفمند با استفاده از رادیوداروها ((Radioligand-Therapy; RLT
: در این گایدلاین اصطلاح RLT برای 177Lu-PSMA-I&T و 177Lu-PSMA-617 به کار رفته است که شامل مولکول های کم وزنی بر پایه گلوکز و اوره هستند (کمتر از 10 کیلو دالتون) و PSMA را در غشا سلول مورد هدف قرار می دهند.
-
کانسر پروستات مقاوم به درمان ضد هورمون (Castration-Resistant Prostate Cancer; CRPC):
- تعریف CRPC، اعم از اینکه بر اساس یافته های تصویربرداری متاستاتیک (m-CRPC) یا غیر متاستاتیک (nm-CRPC) باشد، عبارت است از افزایش پیشرونده PSA سرم (25 درصد افزایش نسبت به پایه) در فاصله حداقل 2 هفته و یا ظهور ضایعات جدید در تصویر برداری علیرغم درمان هورمونی که سطح تستوسترون سرم را زیر ng/dl50 (nmol/l7) نگه داشته باشد.
کانسر پروستات مقاوم به درمان ضد هورمون (Castration-Resistant Prostate Cancer; CRPC):
سطح بندی شواهد لوتشیوم از نظر قابلیت استناد.
تاییدیه FDA و EMA عموما فقط متکی بر پروتکل ها و بروشورهای محقیقن تعداد کمی کارآزمایی بالینی تصادفی (RCT) است. از آنجاییکه جمعیت مورد مطالعه درRCT ها دارای معیارهای ورود با استانداردهای بالا هستند، ممکن است الزاما نمونه معتبری از جمعیت جهان واقعی نباشند. بیماران مبتلا به کانسر پروستات معمولا افراد مسن و مبتلا به چندین بیماری زمینه همراه هستند و اغلب ممکن است فاقد معیارهای کافی برای ورود به کارآزمایی های بالینی باشند. بنابراین نتایج این کارآزمایی ها ممکن است قابل تعمیم به سناریوهای بالینی چنین بیمارانی نباشد. برای قادر بودن به ارایه توصیه در چنین سناریوهای بالینی که در شواهد به دست آمده از کارآزمایی های بالینی تصادفی آینده نگر وارد نشده اند، در دسامبر 2021 یک جستجوی گسترده در منابع با استفاده از کلید واژه های “(PSMA) AND (Lu-177 OR 177Lu OR Lutetium-177) AND (therapy OR theranostics OR dosimetry)” انجام گرفت و نتایج از نظر تناسب با موضوع مورد نظر بررسی شد. اخیرا یک استراتژی جستجوی مشابه و متاآنالیز آماری بر روی مطالعات منتخب انجام شد. تجارب بالینی با 177Lu-PSMA-617 در 53 مطالعه گذشته نگر و آینده نگر تصادفی نشده و بر روی بیش از 3600 بیمار و با درجاتی از احتمال همپوشانی جمعیت های مورد مطالعه گزارش شد. 177Lu-PSMA-I&T در 11 مطالعه گذشته نگر و بر روی حدودا 600 نفر بررسی شده شده است. نتایج یک ترایال فاز 3 نیز که احتمالا حاوی اطلاعات جدید و بسیار مهمی است، در آینده ای نه چندان دور در دسترس قرار خواهد گرفت. خلاصه ای فهرست وار از مطالعات حاوی تجارب بالینی در خصوص ایمنی و اثربخشی، به تفکیک 177Lu-PSMA-I&T و 177Lu-PSMA-617 و گذشته و آینده نگر بودن در جداول 1 و 2 و 3 پیوست آمده است.
اگر شواهد از یک کارآزمایی بالینی تصادفی که بر روی بیماران چند مرکز انجام و ریسک پایینی از نظر سوگیری و اثر عوامل مخدوش کننده دارد، به دست آمده باشد، به عنوان “توصیه قوی” در نظر گرفته میشود و در اکثر بیماران مبتلا به آن سناریو بالینی خاص کاربرد دارد. نتایج به دست آمده از متاآنالیزها و مطالعات نظام مند مروری مورد-شاهدی و آینده نگر و یا RCT های دارای ریسک متوسط سوگیری ، “توصیه با قدرت متوسط” در نظر گرفته می شوند. فواید بالینی در زیرگروه های خاصی منطقی به نظر می رسد ولی عوامل خطر در هر بیمار باید به صورت جداگانه ارزیابی شود. “توصیه ضعیف” در این گایدلاین برای نتایج به دست آمده از مطالعات مورد-شاهدی و یا آینده نگر که احتمال سوءگیری و اثرات مخدوش کننده در آن ها از RCT ها بالاتر است و به طور غیر مستقیم بر رابطه علت-معلولی دلالت دارند، به کار رفته است. حتی گزارشات موردی و نظرات افراد صاحب نظر که بر پایه مشاهدات بالینی شخصی شان است، در مواردیکه سوال بالینی مهمی را پاسخگو بوده اند، نیز در این گایدلاین لحاظ شده اند. در سناریوهای بالینی که کیفیت شواهد بالینی در دسترس پایین است، بهترین تصمیم احتمالا بر مبنای شرایط خود بیمار خواهد بود.
موارد مصرف (اندیکاسیون های) RLT
عبارت PSMA-positive mCRPC بر بیماران مبتلا به کانسر پروستات مقاوم به درمان ضد هورمونی و مثبت از نظر آنتی ژن اختصاصی PSMA در سطح سلول های بدخیم، دلالت دارد.
- توصیه قوی:
- بیماران PSMA-positive mCRPC که علیرغم درمان با حداقل یک داروی آنتی آندروژنی جدید (مانند انزالوتامید یا آبیراترون) و حداقل یک رژیم تاکسان شواهد پیشرفت بیماری را نشان می دهند و استفاده از خط دوم رژیم تاکسان را رد می کنند یا کاندیدای مناسبی برای این روش درمانی نیستند.:
- در این موارد، برتری 177Lu-PSMA-617 از نظر اثر بخشی، ایمنی و کیفیت زندگی به درمان استاندارد (انتخابی پزشک) نشان داده شده است.
- بیماران PSMA-positive mCRPC که علیرغم درمان با حداقل یک داروی آنتی آندروژنی جدید (مانند انزالوتامید یا آبیراترون) و داستاکسل شواهد پیشرفت بیماری را نشان می دهند و کاندیدای احتمالی دریافت کابازیتاکسل می باشند:
- در این موارد، برتری 177Lu-PSMA-617 به کابازیتاکسل از نظر میزان پاسخ دهی بیوکمیکال و تصویربرداری، بقای عاری از پیشرفت، تعداد long-term responder ها در 12 ماه، کیفیت زندگی و توکیسیسته های گرید 3/4 به خوبی نشان داده شده است.
- توصیه با قدرت متوسط:
- بیماران PSMA-positive mCRPC که علیرغم درمان با حداقل یک داروی آنتی آندروژنی جدید (مانند انزالوتامید یا آبیراترون) شواهد پیشرفت بیماری را نشان می دهند و هنوز رژیم تاکسان دریافت نکرده اند:
- در بیمارانی که منع مصرف داستاکسل دارند، فواید 177Lu-PSMA-RLT منطقی به نظر می رسد و ممکن است در مقایسه با داستاکسل از سوی بیمار بهتر تحمل شود.
- در بیماری که شرایط عمومی مناسبی دارد و به نظر قادر به تحمل داستاکسل می باشد، مضار-منفعت سنجی 177Lu-PSMA-RLT مشخص نیست و نمی تواند توصیه شود.
نتایج یک کارآزمایی بالینی تصادفی در یک مرکز نشان داد که از نظر میزان پاسخ به درمان بیوکمیکال، بقای عاری از بیماری یا توکسیسیته گرید 3/4 بین 177Lu-PSMA-617 و داستاکسل تفاوت چشمگیری وجود ندارد، هرچند کیفیت زندگی گزارش شده با 177Lu-PSMA-617 نتایج بهتری نشان داد ولی به دلیل تعداد بسیار پایین بیمار (20 نفر)، امکان نتیجه گیری قطعی و تعمیم دادن وجود ندارد.
- توصیه ضعیف:
نتایج یک مطالعه گذشته نگر نشان داد که 177Lu-PSMA-617 در بیمارانی که شیمی درمانی نگرفته اند، در مقایسه با بیماران درمان شده با تاکسان، بهتر تحمل می شود و و با پاسخ بهتر به درمان همراه است. هرچند این مطالعه مقایسه مستقیمی میان 177Lu-PSMA-617 و داستاکسل انجام نداد. در نتیجه شواهد بالینی در این سناریو بالینی همچنان ضعیف است.
در حال حاضر، دو رادیو داروی 177Lu-PSMA-I&T و 177Lu-PSMA-617 سوژه RCT های قوی متمرکز بر ارزیابی اثربخشی 177Lu-PSMA-RLT در این مرحله از بیماری هستند (جدول 4 پیوست). در حال حاضر هر دو رادیودارو فاقد شواهد بالینی قوی در این خصوص هستند و هیچ توصیه خاصی در مورد هیچ یک در حال حاضر قابل ارائه نیست.
- در حال حاضر سناریوهای بالینی مختلفی در فازهای 2 و 3 کارآزمایی های بالینی تصادفی در حال ارزیابی هستند. در سناریوهای بالینی خاص که شواهد قوی موجود نیست، در صورتیکه نیاز به 177Lu-PSMA-RLT باشد، بهتر است این کار در قالب کارآزمایی های بالینی تصادفی انجام شود. ولی اگر این کار (شرکت دادن بیمار در یک RCT) امکان پذیر نبود و سایر روش های درمانی نیز یا با شکست مواجه شده بودند و یا منع تجویز داشتند، منطقی و اخلاقی است (مقاله 37 بیانیه هلسینکی) که بسته به شرایط، 177Lu-PSMA-RLT به بیمار پیشنهاد شود، هرچند قوانین کشوری نیز در این خصوص باید مد نظر باشد.
موارد منع مصرف (کنترااندیکاسیون های) RLT
موارد منع مصرف (کنترااندیکاسیون های) RLT
- منع مصرف مطلق: با توجه به اینکه 177Lu-PSMA-RLT در یک بیماری بدخیم تهدید کننده حیات کاربرد دارد، شاید منطقی به نظر نرسد که موارد منع مصرف مطلق برای آن در نظر بگیریم. عموما، شانس اثرات مفید درمانی باید بیش از مضرات احتمالی آن در هر بیمار باشد. بنابراین، باید اندیکاسیون واضح و قابل دفاعی برای 177Lu-PSMA-RLT در بیمار مبتلا به سرکوب شدید مغز استخوان (گرید 3/4) وجود داشته باشد و زیر ساخت های لازم برای مدیریت عوارض و پایمدهای ناگوار احتمالی باید در دسترس باشد.
- منع مصرف نسبی: خلاصه ای از مواردی که عموما به منع مصرف نسبی 177Lu-PSMA-RLT در نظر گرفته می شوند، در جدول 1 آمده است.
- احتیاطات:
- بر اساس نتایج ترایال VISION، تجویز 177Lu-PSMA-RLT همراه با سایر درمان های استاندارد کانسر پروستات (شامل مسکن ها، درمان های آنتی آندروژنی [ADT, NAADs]، پیشگیری و درمان پوکی استخوان و رادیوتراپی موضعی) به خوبی تحمل می شود. در مورد تداخل 177Lu-PSMA-RLT با سایر داروها هنوز مطالعه قابل استنادی انجام نشده است.
- درمان هایی نظیر رادیوتراپی در فیلد وسیع، شیمی درمانی و یا درمان متاستاز استخوانی با سایر رادیوداروها، به دلیل دارا بودن اثر شناخته شده بر روی سرکوب مغز استخوان 4 هفته قبل از تجویز 177Lu-PSMA-RLT باید قطع شود.
- شواهد بالینی در خصوص بیماران دارای افت متوسط عملکرد کلیه (GFR بین 30 تا 50 میل لیتر در دقیقه) همچنان محدود است. در بیماران مبتلا به کاهش متوسط عملکرد کلیه که تحت درمان با 177Lu-PSMA-RLT قرار می گیرند، بدتر شدن عملکرد کلیه را عموما به ریسک فاکتورهای شناخته شده بیماری های مزمن کلیه منتسب می دانند تا عارضه 177Lu-PSMA-RLT. در هر صورت، در چنین بیمارانی لازم است در طول دوره درمان و در هر سیکل عملکرد کلیه به دقت تحت نظر باشد و در صورت افت GFR به کمتر از 30 میلی لیتر در دقیقه، 177Lu-PSMA-RLT قطع شود.
- بیماران مبتلا به اختلال عملکرد کلیه (به دلیل تاخیر در پاکسازی رادیودارو از خون)، سابقه شیمی درمانی گسترده، سابقه سرکوب مزمن مغز استخوان (که هر دو نشان دهنده کاهش ذخیره مغز استخوان است) ممکن است بیمار را مستعد سرکوب شدید مغز استخوان کند.
- هرچند در مورد 177Lu-PSMA-RLT شواهد اختصاصی وجود ندارد، ولی براساس اطلاعات و دانش کلی مربوط رادیوداروها باید به نکات زیر توجه کرد:
- هر ماده رادیواکتیو بالقوه دارای خواص پروموتاژنیک است، بنابراین لازم است حین و تا 3 ماه بعد از درمان، بیمار از داروی پیشگیری از بارداری مناسب استفاده کند.
- در نهایت با توجه به دوز تجمعی دارو در کل عمر، باید خطر احتمال بروز ناباروری برگشت ناپذیر مد نظر باشد.
- احتمال بروز سندرم های میلودیسپلاستیک ناشی از درمان و لوکمی ثانویه، به ویژه در بیمارانی که تحت درمان تهاجمی و گسترده با رژیم های شیمی درمانی متداول، پرتو درمانی و یا سایر درمان های رادیواکتیو قرار گرفته اند، ممکن است افزایش یابد. این قبیل عوارض دیررس معمولا با یک تاخیر چند ساله بروز می کنند و ممکن است اساسا در مورد بیماران کاندیدای 177Lu-PSMA-RLT موضوعیت نداشته باشد (چرا که چنین عارضه ای حتی در افرادیکه بعد از 177Lu-PSMA-RLT بقای طولانی مدت داشته اند، تاکنون گزارش نشده است)، ولی به ویژه در بیمارانی که در مراحل ابتدایی بیماری تحت 177Lu-PSMA-RLT قرار می گیرند، باید مد نظر قرار گیرد.
فاکتورهای مرتبط با بقا.
عوامل شناخته شده متعددی در تعیین پیش آگهی بیماران mCRPC وجود دارد که در مورد 177Lu-PSMA-RLT نیز با عدم پاسخ و یا پاسخ های کوتاه مدت و موقت همراه هستند. شناخت این عوامل این امکان را برای پزشک فراهم می آورد که بیمارانی که کمتر محتمل است از درمان سودببرند، شناسایی کند. هرچند باید در نظر داشت که این عوامل عموما با پاسخ نامطلوب به سایر روش های درمانی نیز همراهی دارند و لذا نباید به تنهایی ملاک انتخاب یا عدم انتخاب درمان باشند.
عوامل تعین کننده پیش آگهی که با پیامد نامطلوب به درمان همراهی دارند:
- خصوصیات بیمار/تومور زمینه ای:
سن کمتر از 65 سال، سطح فعالیت فیزیکی (ECOG) مساوی و بیش از 2 (امتیاز ECOG 0 و 1 به ترتیب مربوط به بیماران بدون محدودیت در فعالیت فیزیکی و بیمارانی که فقط در انجام فعالیت های فیزیکی بسیار شدید محدودیت دارند، می باشند.)، بیماران علامت دار، امتیاز گلیسون بالا، پاسخ کوتاه مدت و موقت به درمان های آنتی آندروژنی (ADT, NAAD).
- یافته های تصویربرداری: وجود متاستازهای احشایی، وجود متاستازهای استخوانی (در مقایسه با متاستاز به غدد لنفاوی به تنهایی)، وسعت متاستاز های استخوانی، حجم تومور فعال، تومورهایی که در اسکن FDG PET/CT جذب بالایی نشان می دهند.
- یافته های آزمایشگاهی: PSA بالا، زمان دو برابر شدن PSA پایین، LDH بالا، CRP بالا، ALP بالا و هموگلوبین پایین.
عوامل محدودی نیز در تعیین پیش آگهی این بیماران شناخته شده است (منظور از عوامل تعیین کننده پیش آگهی، فاکتورهایی هستند که با پیامد بالینی یک درمان خاص همراهی دارند). این عوامل کمک می کنند که مناسب ترین بیمارانی که از 177Lu-PSMA-RLT بیشترین فایده را می برند، برای این درمان انتخاب شوند و در مقابل بیمارانی که از این درمان بهره چندانی نمی برند نیز شناسایی شوند.
عوامل تعین کننده پیش آگهی که با پاسخ به درمان مطلوبی همراه نیستند
عوامل تعین کننده پیش آگهی که با پاسخ به درمان مطلوبی همراه نیستند:
- تومورهایی که لیگاند نشاندار شده PSMA را به میزان کمی جذب می کنند یا تومورهایی که دوز جذبی پایینی در دوزیمتری اختصاصی نشان می دهند، تومورهای دارای SUV پایین در PET، نسبت پایین جذب تومور به کبد یا جذب تومور به پاروتید در SPECT
- وجود ضایعات تومورال زنده (viable) و دارای جذب FDG در اسکن FDG PET و فاقد جذب PSMA.
با توجه به اینکه یافته های اسکن PSMA-PET (یا PSMA-SPECT) یک فاکتور قوی و منحصر به فرد برای پیش گویی پاسخ هر بیمار به درمان 177Lu-PSMA-RLT می باشد، نقش این اسکن ها در انتخاب بیمار به طور کامل در مبحث مربوطه (مبحث انتخاب بیمار) در ادامه مورد بحث قرار گرفته است.
نکته بسیار مهم Lu-PSMA-RLT
نکته بسیار مهم Lu-PSMA-RLT
نکته بسیار مهم آن است که 177Lu-PSMA-RLT در تومورهایی موثر است که میزان کافی از گیرنده PSMA را در سطح خود بروز داده باشند. الگوی بروز PSMA در سطح تومور باید توسط روش های تصویربرداری مولکولی (شامل 68Ga/18F-PSMA PET و یا جایگزین آن 99mTc-PSMA SPECT/scintigraphy) ارزیابی شود. ضروری است که یافته های این روش ها با یافته های روش های تصویربرداری متداول شامل (مانند اسکن استخوان، CT و MRI) مقایسه شود تا نسبت آن دسته از متاستازهای لنفاتیک و احشایی که فاقد میزان کافی PSMA هستند و در نتیجه در تصویربرداری های مولکولی جذب PSMA نشان نمی دهند، مشخص شود.
در مورد لزوم یا عدم لزوم انجام FDG PET/CT همزمان با اسکن PSMA جهت انتخاب بیمار برای 177Lu-PSMA-RLT به اختصار به توضیح یافته های دو ترایال بالینی می پردازیم. کلینیکال ترایال TheraP بیمارانی را وارد مطالعه کرد که ضایعات متاستاتیک از نظر جذب PSMA مثبت و از نظر جذب FDG منفی بودند. این مطالعه exclusion criteria سختگیرانه ای داشت و eligibility افراد را برای ورود به مطالعه محدود می کرد. معیارهای ورود ترایال دیگری به نام VISION شامل موارد زیر بود: کلیه ضایعات دارای جذب بیش از کبد در اسکن PSMA صرفنظر از سایز به علاوه متاستازهای احشایی کوچکتر از 1 سانتی متر و متاستزهای لنفاتیک کوچکتر از 2.5 سانتی متر صرفنظر از شدت جذب (حتی فاقد جذب PSMA). به دلیل تفاوت در جمعیت های مورد مطالعه، ترایال اول میزان پاسخ به درمان بالاتری در گروه 177Lu-PSMA-RLT گزارش کرد ولی در ترایال دوم علاوه بر پاسخ به درمان بالاتر، بقای کلی نیز در بیمارانی که تحت 177Lu-PSMA-RLT قرار گرفته بودند، بهبود نشان داد. بنابراین، انجام تصویربرداری 18F-FDG PET/CT همزمان با اسکن PSMA برای انتخاب بیماران اجباری نیست ولی در مواردی که ضایعات متعددی وجود دارند که از نظر viability و جذب PSMA عدم قطعیت دارند، ممکن است کمک کننده باشد. تبدیل ضایعات PSAM-positive به ضایعاتPSMA-negative به کررات در متاستازهای کبدی گزارش شده است. بنابراین (براساس شواهد مطالعات موردی و نظر متخصصین) انجام مطالعات تکمیلی مانند FDG PET/CT ممکن است کمک کننده باشد (توصیه ضعیف).
عدم یکدستی (هتروژنئتی) داخل ضایعه، در کانسر پروستات شایع است. بنابراین نتایج رنگ آمیزی بافتی PSMA از یک ضایعه منفرد که در بیوپسی به دست آمده است، ممکن است معرف خوبی برای اکثر ضایعات تومورال نباشد. به همین دلیل رنگ آمیزی های ایمونوهیستوشیمی برای بررسی الگوی بروز PSMA درسطح بافت های بدخیم، جایگزین مناسبی برای تصویر برداری های مولکولی محسوب نمی شود.
میزان جذب PSMA در تومور و بافت های سالم، به نوع رادیوداروی مورد استفاده و میزان SUV به پارامترهای بازسازی و کالیبراسیون اسکنر بستگی دارد. با در نظر گرفتن الگوی جذب فیزیولوژیک رایج ترین رادیوداروهای سوماتواستاتینی موجود شامل ([68 Ga]Ga-PSMA-11, [18F]DCFPyL, 18F-PSMA-1007, 18F-rhPSMA-7.3, [ 99mTc] Tc-PSMA-I&S, [ 99mTc]Tc-MIP1404)، مطالعات مختلف نسبت جذب تومور به غده بزاقی یا نسبت جذب تومور به کبد را که مستقل از خصوصیات اسکنر است، به عنوان معیار جایگزین معرفی کرده اند، هر چند اثر مخدوش کننده “متغیر بودن جذب رادیودارو در ارگان مرجع (کبد/غده بزاقی)” بر روی این معیار مورد بحث است. بیماران دارای ضایعات بزرگتر/مساوی 1 سانتی متر با جذب کمتر از 0.5 برابر غده پاروتید (تقریبا کمتر از 1 برابر جذب 68Ga-PSMA-11 در کبد) معمولا از دریافت 177Lu-PSMA-RLT کنار گذاشته می شوند. هرچند شانس پاسخ به درمان با دوز جذبی همبستگی دارد و این در حالی است که دوز جذبی تنها همبستگی متوسطی با مقادیر جذب در اسکن PET نشان می دهد.
شدت جذب PSMA ممکن است برای تعیین توالی مطلوب روش های مختلف درمانی نیز کمک کننده باشد. مطالعات اولیه حاکی از آن است که اثرات درمانی عمدتا در بیمارانی مشاهده می شود که عمده ضایعاتشان جذبی بالاتر از غده پاروتید نشان می دهند (تقریبا معادل SUV بالای 10) و بهتراست تنها چنین بیمارانی برای دریافت 177Lu-PSMA-RLT تشویق شوند. برای بیمارانی که جذب PSMA در ضایعاتشان پایین است و یا دارای ضایعات فاقد جذب PSMA می باشند، بهتر است سایر روش های درمانی در اولویت قرار گیرند.
توصیه به انجام 177Lu-PSMA-RLT در مواردی غیر از اندیکاسیون های تایید شده محل مناقشه است. تصمیم گیری در مورد اینکه آیا بیمار کاندیدای مناسبی برای هر گونه درمان جایگزین هست یا خیر، خارج از دانش و تخصص متخصصین پزشکی هسته ای به تنهایی است و ضروری است که تصمیم گیری در این خصوص حتما در قالب تیم multidisciplinary صورت پذیرد. در خصوص درمان محرومیت از آندروژن (شامل آگونیست/آنتاگونیست های LHRH و یا نسل اول آنتی آندوژن ها) توصیه اورولوژیست، و در خصوص شیمی درمانی توصیه انکولوژیست و یا اوروانکولوژیست ممکن است کفایت کند. و البته در این خصوص نیز اجماع نظر متخصصین رشته ارجح است. به علاوه حق انتخاب بیمار در این زمینه بسیار مهم است و نباید بیمار را مجبور به پذیرش توالی درمانی توصیه شده در گایدلاین ها نمود. و البته در کشورهایی که این درمان تحت پوشش بیمه قرار دارد، عدم پیروی از گاید لاین، درمان بیمار را از پوشش بیمه خارج می کند. در هر صورت، ضروری است ارایه توضیح به بیمار در خصوص فواید و مضرات روش درمانی جایگزین توسط متخصصین مربوطه (اورولوژیست، انکولوژیست، اوروانکولوژیست)، مستند سازی و مکتوب شود.
SNMMI/EANM Procedure Standard/Practice Guideline for 177Lu-PSMA Radioligand Therapy for Prostate Cancer
گایدلاین SNMMI/EANM برای 177Lu-PSMA-RLT و بهصورت مشترک توسط SNMMI و EANM تدوین شده است. سند شامل دستورالعملهای بالینی برای انتخاب بیمار، اجرای درمان، مدیریت عوارض، و ارزیابی پاسخ به درمان با 177Lu-PSMA-RLT (مانند 177Lu-PSMA-617 و 177Lu-PSMA-I&T) در بیماران مبتلا به mCRPC است.
که توسط متخصصان مرکز پزشکی هسته ای اکسیر هلف رای پزشکان و بیماران ترجمه شده است .








